Backnumber
Backnumber
(注)所属・役職および研究・開発、装置などは取材当時のものです。

シリーズ時事の科学(2)
医療、ライフサイエンスの歴史を塗り替えたiPS細胞とは?
山中教授の研究グループが作り上げたiPS細胞は、再生医療や創薬事業に多大な貢献をもたらすものとして、世界から熱い視線を集めています。
その仕組み、可能性を紹介します。
iPS細胞とは、どんな細胞?
全能性は次第に失われる
人間の体は、約60兆個の細胞からできていますが、そのほとんどは細胞分裂をしても、皮膚なら皮膚、爪なら爪、骨なら骨にしかなることができません。これに対して、受精卵はその後、脳や臓器、胎盤にまで分化する可能性を持っています。これを「全能性」と呼びます。 しかし、受精卵は細胞分裂を繰り返す過程で全能性を失い、臓器にしか分化できない細胞、神経にしか分化できない細胞と、「専門性」を高めていきます。この分化の流れは、長い間、決してさかのぼれない細胞の宿命と考えられてきました。
一方、人間の体には、こうした専門性の高い一般の細胞のほかに、幹細胞といって「複数の種類の細胞に分化する可能性を持った細胞」もあります。たとえば造血幹細胞は、その後、白血球(好中球、好酸球、好塩基球、リンパ球)、赤血球、血小板に分化します。しかし、造血幹細胞から、皮膚や神経、骨が作られることはありません。このことからも、全能性は分化の道筋をたどるうちに失われ、さかのぼることはないというのが定説となっていたのです。
全能性を支配するスイッチ
しかし、必ずしもそうとは限らないことが、近年の研究から次第に明らかになってきました。象徴的だったのは、クローン羊「ドリー」の誕生(96年)です。ドリーは、大人の羊の胸腺細胞の核を、受精していない卵子の核と入れ替えて作られた大人のDNAを持っている子羊でした。すでに分化が進んだ細胞の核を入れたたった一つの細胞が、まるで受精卵のような全能性を示し、生体に必要なあらゆる組織へと再び分化し、個体を作り上げたのです。
そこから導かれた仮説は次のようなものです。
――受精卵であっても、成熟した細胞であっても、その細胞が持つDNAは同じです。ただし、DNAが持っている数万の遺伝情報のうち、どれかが全能性を維持する役割を果たしており、分化を繰り返すうちに、その遺伝情報のスイッチがオフになることで、全能性を失う。ところが、卵子の中に戻されたDNAは、卵子のなかのなんらかの物質の刺激を受けて再び全能性を維持するスイッチが入るのではないか――。
スイッチが見つかった
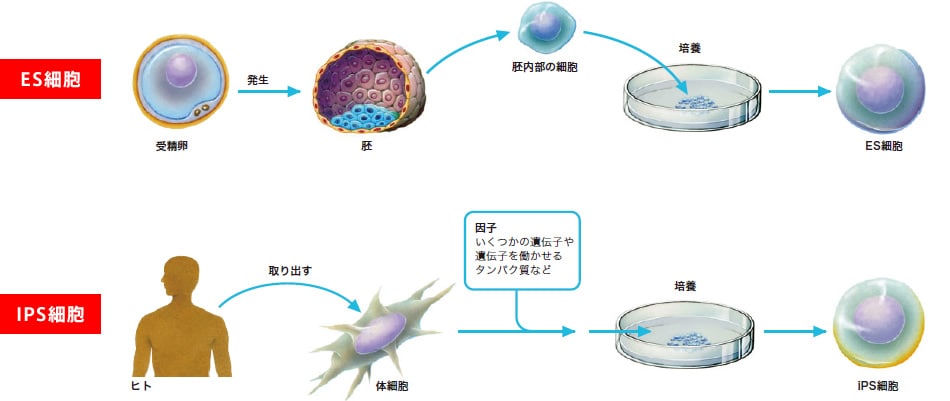
山中教授は、この仮説をもとにさらに研究を進め、そのスイッチを規定する4種の遺伝子を特定(その後より少ない数の遺伝子の導入やタンパク質でもスイッチが入ることが報告されている)しました。そして、成人女性の皮膚の細胞から、あらゆる組織細胞に変化することのできる細胞を作り上げたのです。それがiPS細胞(induced Pluripotent Stem cell=人工多能性幹細胞)です。受精卵とは異なり胎盤に変化することはないので、全能性ではなく多能性という言葉を用いました。
iPS細胞は、適切な条件を整えてやれば、シャーレのなかで、分化することなく多能性を維持したままどんどん増殖します。一方、特定の刺激を加えることで、さまざまな種類の細胞に分化することもできます。山中教授は2006年にマウスのiPS細胞作製に成功、さらに2007年、ヒトのiPS細胞も作製。細胞分化の流れは人為的にコントロールできるものであることを世界に示したのです。
iPS細胞は何に役立つ?
再生医療への応用に期待
iPS細胞が開発されたことによって、もっとも期待されるのは、再生医療への応用です。
人間の体は、軽度の傷であれば自分の力で修復することができますが、たとえば指一本でも損傷してしまうと、もとに戻す力はありません。こうした失われた組織を再生しようとするのが再生医療です。
すでに火傷などで失われた皮膚を、培養した皮膚のシートを移植することで治療を促す再生医療は実現していますが、iPS細胞を活用すれば、血液や肝臓、神経細胞を作り出せる可能性もあり、従来の移植医療では避けて通ることのできなかった拒絶反応を避けて、治療を行なうことができるのではと期待されています。
オーダーメイド医療・創薬への貢献も
また、創薬研究での利用にも注目が集まっています。創薬の過程では臨床試験が不可欠ですが、iPS細胞から組織や臓器の細胞に分化させてそれらの細胞に対して新薬が副作用を起こさないかどうか検査すれば、臨床試験の多くの部分を代用することができると考えられています。これによって新薬開発がスピードアップされれば、多くの患者さんに福音を届けることができるようになるでしょう。
さらに、その人自身の細胞から作った組織細胞で新薬が効く様子を確かめることができるとなれば、一人ひとりにもっとも効果が高く副作用の少ない薬の開発「オーダメイド医療」への道筋も開ける可能性があります。
ES細胞とはどう違うの?
受精卵を使わないことの意義
ES細胞は、受精卵の分裂からまだそれほど時間が経っていない胚の状態から取り出した細胞を培養することによって作られる多能性幹細胞です。分化の流れのなかでは源泉に極めて近いところの細胞から作り出されたので、iPS細胞と同様、あらゆる組織に変化する多能性を持っています。すでに応用が進み、基礎医学の分野では、なくてはならないツールとなっています。また、将来的に分化の仕組みが解明されて、あらゆる組織が作り出せることになれば、再生医療へ応用できるのではと期待されています。
しかし、ES細胞を作るためには余剰胚を利用していますが、受精卵を材料とする必要があるため、ヒトの場合は、常に生命倫理の問題に直面します。そのままにしておけば生命の誕生につながる可能性のある胚を、研究に用いてよいのかというものです。これに対してiPS細胞は、人の体細胞から作り出すことができるので、倫理的な枷(かせ)は極めて小さいといえます。
自分の細胞なら拒絶反応はない
また、たとえES細胞からあらゆる組織に分化させるテクノロジーが確立されたとしても、もとはといえば、ほかのヒトの胚から作り出されたものだけに、拒絶反応の危険を避けることはできません。しかし、自分自身の細胞から自分自身に移植するための組織を作り出すことができれば、拒絶反応を恐れる必要はなくなります。この点でもiPS細胞に集まる期待は非常に大きいのです。
出典: 「 幹細胞ハンドブック ̶ からだの再生を担う細胞たち」 京都大学物質̶細胞統合システム拠点iPS細胞研究センター(CiRA)発行 イラスト: 奈良島 知行
(注)所属・役職および研究・開発、装置などは取材当時のものです。